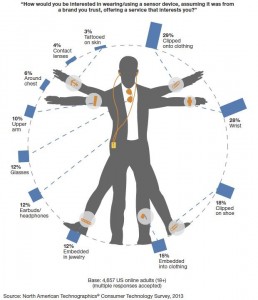
Dieses Jahr soll den Durchbruch bringen für Wearables – die kleinen feinen digitalen Helferlein, als Uhr, Brille, Armband, als Ring oder Anhänger, Brustaufkleber und Sockeneinsätze, von T-Shirts und Brustgurten ganz zu schweigen.
Gepusht von Crowdfunding und Venture Capital schießen kleine, mittlere und große Startups wie die Pilze aus dem Boden. Gerade wischen sie sich den Staub noch von der Schulter, schon werden sie eingeholt von den Implantables, die ebenfalls durchbrechen wollen auf den Markt. Die letzte große Grenze – die Haut – ist kurz davor zusammenzubrechen vor dem großen Sturm der technischen Machbarkeit. Es herrscht aufgeregte Goldgräberstimmung, die Hochrechnung für das Marktpotential der digitalen Revolution im Healthcare-Sektor bringt Analysten zum schwärmen.
Menschen mit chronischen Erkrankungen können sich nun ohne Aufwand selbst überwachen, Gesunde ihre Fitness optimal verbessern, gefährliche Infektionen lassen sich früh und ohne aufwendige Prozeduren erkennen, Implantables werden einzelne Organ- und Regulationsfunktionen übernehmen. Ergebnisse werden auf die Netzhaut oder sozusagen von innen auf die Haut projiziert. Die Implantables kommunizieren jedoch nicht nur mit dem Träger, sondern auch mit dem Arzt und – warum auch nicht? – geben dem Chef eine Nachricht, dass heute mit einem Erscheinen am Arbeitsplatz nicht zu rechnen sei, da sich der Träger den Magen verdorben habe. Vor zehn Jahren war das noch Stoff für einen abgefahrenen Science Fiction, jetzt ist sie da die
– Schöne neue Welt –
Doch halt! Da war doch noch was? Das, was in den Visionen und Zukunftsszenerien so oft außen vor bleibt, sind die ungemütlichen, die langweiligen und die analogen Aspekte.
Validität der Daten
Die von den Smartphones und Wearables gelieferten Daten unterscheiden sich in ihrer Qualität kaum, aber taugen sie als Lieferanten für diagnostische oder therapeutische Konsequenzen? Aktuell wohl kaum. Nicht nur, dass sich die Art der Gewinnung massiv von der unter klinischen Bedingungen unterscheidet (T-Shirt-Sensoren vs. Pulsoximeter und Atemmessgeräte), bislang sind die meisten nicht viel mehr als moderne Schrittzähler. Die haben klare Anwendungsgebiete auch in der Medizin – sowohl zur Diagnostik als auch bei der Therapieüberwachung. Eine 20 % Schwankung ist hierbei jedoch nicht akzeptabel. Folgerichtig wird sich die FDA dem Thema annehmen und zumindest einige Wearables einer Prüfung unterziehen, nämlich jene, die den Anspruch auf therapeutische Wirksamkeit erheben und / oder invasiv sind. Das gilt dann wohl erfreulicherweise für alle Implantables. Zukünftig gilt es, noch genauer auf die Werbebotschaften der Hersteller zu achten, die selbstverständlich entsprechende Weichmacher in ihre Ankündigungen einbauen werden, um ein erzwungenes Zulassungsverfahren zu vermeiden, oder aber ganz offen zugeben, dass es gar nicht das Ziel sei, präzise Daten zu liefern. Das wird die Validität der Daten zunächst also nicht erhöhen. Für die nächste Generation von Anwendungen und Sensoren heisst das: ein etwas kleinerer Graubereich und eine größere Chance für mHealth, sich von mWellness abzusetzen. Denn ohne eine geprüfte Validität der Daten werden sich verantwortungsvolle Ärzte kaum darauf einlassen, die gewonnenen Daten in diagnostische oder therapeutische Überlegungen einzubeziehen.
Interoperabilität
Sie haben es schon verstanden und die Marktzahlen geben ihnen recht. Die großen Gewinner am mHealth und Wearable Himmel setzten nach der Untersuchung von research2guidance auf die Anbindung von unterschiedlichen Sensoren resp. Datensammlung aus verschiedenen verbundenen Apps. Mehr noch, der wirtschaftliche Erfolg einzelner Anwendungen wird in Zukunft immer stärker von ihrer Fähigkeit abhängen, Schnittstellen (APIs) anzubieten und zu nutzen. Vor allem, da die Durchdringung und Nutzung von sogenannten Fitness-Trackern so hoch ist, ergeben sich v.a. hierdurch Potentiale für die zusätzliche Gewinnung von Nutzern und Anwendungsszenarien.
Für eine Einbindung in einen klinischen Prozess ist das noch nicht ausreichend. Und hier zeigt sich eine weitere Hürde für den Durchbruch von mHealth-Lösungen, resp. Wearables, Implantables oder anderen Sensoren. Die klinischen Systeme in den Krankenhäusern sind auf die Daten ebenso wenig vorbereitet wie Systeme in den niedergelassenen Praxen. KIS-Anwendungen sind nicht dafür gedacht, externe Daten zu verarbeiten schon gar nicht von Patienten selbst erhobene. Auch die so genannten AIS oder PVS-Anwendungen aus dem ambulanten Bereich können diese Daten nicht aufnehmen. Und selbst wenn es für Bild- oder PDF-Dateien Importfunktionen gibt, können diese jedoch weder ausgewertet noch in die Datenbasis integriert werden. Im deutschsprachigen Raum gibt es bislang keine Patientenportale als Schnittstelle zu den professionellen Systemen, mit denen Nutzer von Wearables ihre Daten verfügbar machen könnten.
Standardisierung
Neben der der unzureichenden Validität der Daten ist vermutlich die fehlende Standardisierung der Formate, in denen sie ausgegeben und dargestellt werden, eine der größten Hürden, die es noch zu überwinden gilt, bevor sie sich tatsächlich aus medizinischer Sicht nutzen lassen. Schon bei ganz auf herkömmlichen Wegen gewonnenen Informationen bestehen erhebliche Probleme in der Vergleichbarkeit. So ist es außerordentlich schwierig, zwei in verschiedenen Laboren gemessene Werte desselben Parameters mit einander zu vergleichen, da die Laborstandards und Normwerte zum Teil erheblich voneinander abweichen und Ergebnisse in unterschiedlicher Form dargestellt werden. Laboruntersuchungen werden daher häufig immer noch wiederholt, wenn Patienten den Arzt (und damit das Labor) wechseln, oder zwischen ambulanter und klinischer Versorgung.
Auch die Darstellung und Aufbereitung der Daten ist für Ärzte z.T. sehr ungewöhnlich.
Bei Implantables resp. Wearables verschiedener Hersteller gibt es derzeit kaum eine Sensibilität für das Thema und die wenigsten haben in ihren Unternehmen soviel medizinischen Sachverstand versammelt oder ihn durch Kooperation mit medizinischen Einrichtungen erworben, um diesen Aspekt zu berücksichtigen. Eine ärztliche Empfehlung für einen Sensor, sei er außen oder innen getragen, sollte es nur geben, wenn die Daten nicht nur valide, sondern auch vergleichbar sind, denn Ärzte haben nicht nur einen, sondern viele Patienten, und diese werden unterschiedliche Lösungen und Anbieter bevorzugen.
Datenschutz & Datensicherheit
Unzureichende Sicherheit der Daten und ein löcheriger Schutz gehören zu größten Hemmschwellen für den Einsatz von mHealth Anwendungen und damit sicherlich auch für die mit ihnen verbundenen Sensoren. Ganz offen nutzen private Anbieter wie z.B. Fitbit sämtliche erhobene Daten auch zu Werbezwecken und lassen sich das von den Nutzern in den AGB genehmigen. Nun kann ein Wearable abgelegt und ein Smartphone ausgeschaltet und zu Hause liegen gelassen werden, bei einem Implantable dürfte das extrem schwierig bis unmöglich sein.
Die wertvollen persönlichen und Verhaltensdaten stellen für Anbieter von Wearables eine Goldmine für neue Geschäftsmodelle dar. Ein Drittel der Nutzer sind sogar dazu bereit sie zu verkaufen, denn genau das ist der Fall, wenn Versicherte ihrer Versicherung den Zugriff auf die Daten ihres Wearables erlauben und dafür Beitragsreduktionen oder -erstattungen oder sogar Punktgutschriften auf PayBack-Karten erhalten.
Das ist keine Grundlage für eine vertrauensvolle Nutzung.
Erschreckend ist tatsächlich, wie angesichts der aktuellen Marktentwicklungen dieses sensible Thema immer wieder vor den technischen Neuerungen in den Hintergrund tritt und so auch von den Nutzern immer weniger als relevant eingeschätzt wird. Den Datenschutz und die Datensicherheit außen vor zu lassen, ist in der aktuellen Diskussion zu keinem Zeitpunkt zulässig.
Selbstbestimmtheit
Der Quantensprung für die Einbeziehung von Patienten in die Behandlung ihrer Erkrankung: mHealth und Wearables wie Fitness-Tracker werden als das entscheidende Momentum für die Mobilisierung der Massen gehandelt. Der Patient übernimmt Verantwortung (Patient Engagement) und wird befähigt (Patient Empowerment) die Therapie mit zu gestalten.
Hier ist Vorsicht geboten und sicherlich zu Recht befürchten Ärzte eine Fehlinterpretation der Daten und daraus resultierend das Treffen von falschen Entscheidungen. Die Qualität der verfügbaren Informationen zu Erkrankungen und Messwerten im Netz lässt trotz verschiedener Zertifizierungsmöglichkeiten (z.B. HON-Code) immer noch zu wünschen übrig.
Selbstbestimmtheit kann jedoch nur funktionieren, wenn Patienten informiert sind. Dies bedeutet, dass sie auch verstanden haben, was ihnen vermittelt wurde. Transparente und auch für den Laien nachvollziehbare Informationen sind der Grundstein für informierte Entscheidungen. Dass bis dahin noch ein sehr langer Weg nicht nur für Patienten sondern auch für Ärzte, Forschung und die journalistische Berichterstattung darüber zurückzulegen ist, zeigen Gerd Gigerenzer und J.A. Muir Gray in ihrem Buch „Bessere Ärzte, bessere Patienten, bessere Medizin“ sehr eindrücklich. Durch die anwachsende Menge der Daten durch Wearables & Co. wird die Notwendigkeit eines Umdenkens nicht nur dringender, es liegt auch eine große Chance darin, dass sich Patienten, Nutzer und mHealth-Konsumenten beginnen, für Daten und ihre Bedeutung für die persönliche Gesundheit zu interessieren.
Vollständigkeit der Informationen
Die meisten der aktuell verfügbaren Wearables und Implantables liefern einige wenige Datenarten wie unter anderem Puls- resp. Herzfrequenz, Geschwindigkeit, zurückgelegte Entfernung, Schritte, EKG-Daten, Sauerstoffsättigung, Schweißrate, Hauttemperatur, Schlafphasen und -dauer sowie verbrannte Kalorien.
Das sind nicht unbedingt die Informationen, die ein Arzt bei der Untersuchung als Erstes abfragt resp. selbst erhebt. Sicherlich, Blutdruck und Puls, ggf. Körpertemperatur (nicht Hauttemperatur) gehören in jedem Fall dazu. Sicherlich werden auch Fragen nach körperlicher Aktivität und der Qualität des Schlafes sowie der Neigung zu vermehrtem Schwitzen in einer guten Anamnese vorkommen, neben unzähligen anderen, je nach dem auf welche Beschwerden sich der Fokus richtet. Für eine vollständige Darstellung des Körperzustandes oder zumindest eine, die eine Interpretation der Daten ohne den Menschen dahinter erlaubt, fehlt noch viel – und das ist eher eine erleichternde Erkenntnis.
Und doch werden Sensoren, die ein lückenloses und zuverlässiges Monitoring z.B. der Blutzuckerkonzentration ermöglichen, die Erkenntnisse über den Stoffwechsel und Behandlung seiner Entgleisungen auf eine Art revolutionieren, die wir uns heute kaum vorstellen und die Millionen Diabetiker kaum abwarten können.
Fazit
Bislang sind die Wearables tatsächlich kleine nette Gadgets, die motivieren und Fitness (recht grob) überwachen. Sie werden sich weiterentwickeln und begleitende Informationen und Unterstützung zur Lebensführung anbieten und den Weg zu einer individualisierten Medizin bereiten.
Die medizinisch klinisch bedeutsame Zukunft gehört sicherlich den Implantables, die ähnlich wie heute schon der Herzschrittmacher zukünftig nicht nur Sensor, sondern auch Regulator und Motor werden sein können.
Doch darin liegt noch eine große Portion Science Fiction.
Pingback:Ist Wearable das neue Mobile? oder doch schon I...